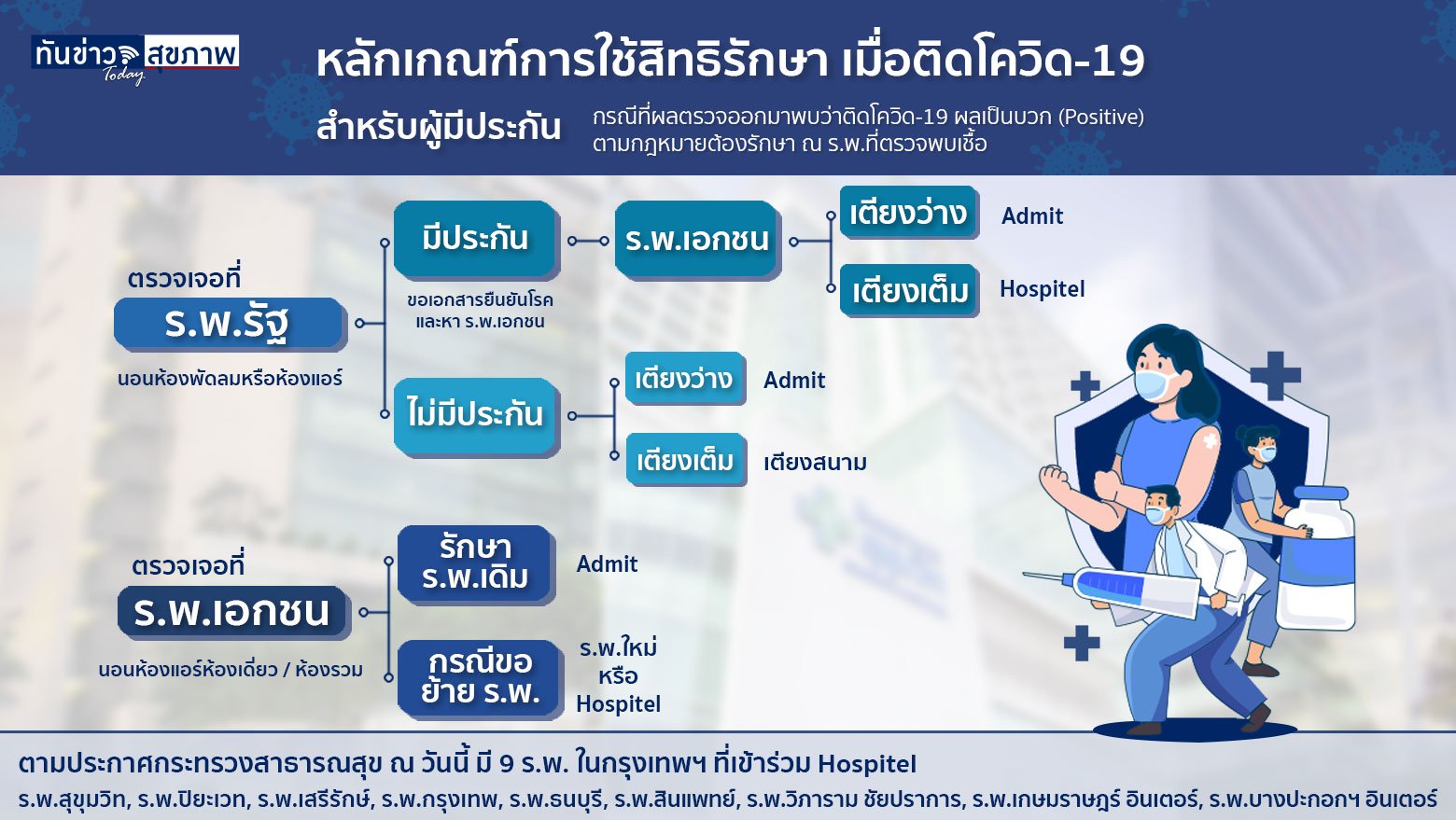
เปรียบเทียบวัคซีน COVID–19

Highlight
หลายคนยังคงสับสนเรื่องของวัคซีนป้องกันโรคติดเชื้อ โควิด-19 ว่าปัจจุบันมีวัคซีนตัวไหนบ้าง และแต่ละประเภทแตกต่างกันอย่างไร วันนี้ ทันข่าว today ได้รวบรวมข้อมูลไว้ให้แล้ว
วัคซีนโควิด 19 ในปัจุบัน มี 4 ชนิดหลัก แบ่งจากเทคนิคที่ใช้ในการผลิตวัคซีนโควิด 19 ได้แก่
1.วัคซีน COVID–19 ชนิดสารพันธุกรรม (mRNA vaccines) เป็นเทคโนโลยีใหม่ ที่เคยใช้กับการพัฒนาวัคซีนป้องกันอีโบลา สำหรับกรณีโควิด 19 นี้ วัคซีนผลิตขึ้นจากการใช้สารพันธุกรรมของเชื้อไวรัสซาร์ส-โควี-2 (SARS-CoV-2) ซึ่งเมื่อฉีดเข้าไปในร่างกาย mRNA จะเข้าไปกำกับการสร้างโปรตีนส่วนหนาม (Spike Protein) ของไวรัสชนิดนี้ แล้วทำให้ร่างกายสร้างภูมิคุ้มกันต่อเชื้อไวรัสตัวนี้ออกมา ปัจจุบันมี 2 บริษัท ที่ใช้เทคโนโลยีนี้คือ BioNTech / Pfizer และ Moderna
2.วัคซีน COVID–19 ชนิดใช้ไวรัสเป็นพาหะ (Viral Vector Vaccines) โดยใช้ไวรัสที่ถูกทำให้อ่อนฤทธิ์ (ไม่ทำให้เราป่วย) หรือไม่สามารถแบ่งตัวได้อีก แล้วตัดแต่งพันธุกรรมเพื่อใช้เป็นพาหะ โดยฝากสารพันธุกรรมของเชื้อไวรัสซาร์ส-โควี-2 (SARS-CoV-2) เข้าไป ทำให้ร่างกายสร้างภูมิคุ้มกันต่อเชื้อไวรัสขึ้นมา วัคซีนประเภทนี้สามารถกระตุ้นการสร้างภูมิคุ้มกันได้ดี เนื่องจากเลียนแบบให้ใกล้เคียงกับการติดเชื้อตามธรรมชาติ โดยเทคโนโลยีนี้มีวัคซีนของ Johnson & Johnson, Oxford – AstraZeneca และ Sputnik V
3.วัคซีน COVID–19 ที่ทำจากโปรตีนส่วนหนึ่งของเชื้อ (Protein-based vaccines) จะใช้โปรตีนบางส่วนของเชื้อไวรัสซาร์ส-โควี-2 (SARS-CoV-2) เช่น โปรตีนส่วนหนาม (Spike Protein) แล้วนำมาผสมกับสารกระตุ้นภูมิ เมื่อฉีดเข้าไปแล้วจะกระตุ้นให้ร่างกายสร้างภูมิคุ้มกันต่อเชื้อไวรัสขึ้นมา เทคนิคนี้ใช้กันมานานแล้ว เพราะเป็นเทคนิคที่ใช้ผลิตวัคซีนไข้หวัดใหญ่ และวัคซีนตับอักเสบชนิดบี ซึ่งแบรนด์ที่ใช้เทคนิคนี้ เช่น Novavax เป็นต้น
4.วัคซีน COVID–19 ชนิดเชื้อตาย (Inactivated vaccines) จะผลิตจากไวรัสซาร์ส-โควี-2 (SARS-CoV-2) ที่ถูกทำให้ตายแล้วด้วยสารเคมีหรือความร้อน เมื่อฉีดเข้าไปในร่างกาย จะกระตุ้นให้ร่างกายสร้างภูมิคุ้มกันต่อเชื้อไวรัส เป็นเทคนิคที่เคยใช้กับการผลิตวัคซีนตับอักเสบเอ หรือวัคซีนโปลิโอ (ชนิดฉีด) มาแล้ว แต่เพราะต้องทำในห้องปฏิบัติการนิรภัยระดับ 3 ทำให้ผลิตได้ช้า และมีต้นทุนการผลิตที่สูง สำหรับวัคซีนที่ใช้เทคนิคดังกล่าว ได้แก่ Sinovac และ Sinopharm
ประสิทธิภาพในการป้องกัน COVID–19
เปรียบเทียบให้ 4 แบรนด์ ได้แก่
- แบรนด์ Pfizer จากสหรัฐอเมริกา ชื่อวัคซีน BNT 162 ใช้เทคนิค mRNA มีประสิทธิภาพของวัคซีนสูงถึง 95% ต้องฉีดเข้ากล้ามเนื้อ 2 ครั้ง แต่ละครั้ง ระยะเวลาห่างกัน 3 สัปดาห์ วัคซีนตัวนี้ มี 50 ประเทศ ที่อนุมัติให้ใช้
- แบรนด์ MODERNA จากสหรัฐอเมริกา ชื่อวัคซีน mRNA-1273 ใช้เทคนิค mRNA มีประสิทธิภาพของวัคซีน 5% ต้องฉีดเข้ากล้ามเนื้อ 2 ครั้ง แต่ละครั้ง ระยะเวลาห่างกัน 4 สัปดาห์ วัคซีนตัวนี้ มี 36 ประเทศ ที่อนุมัติให้ใช้
- แบรนด์ AstraZeneca จากอังกฤษ ชื่อวัคซีน AZD1222 ใช้เทคนิค Adenovirus พาหะ มีประสิทธิภาพของวัคซีนเฉลี่ย 70.4% ต้องฉีดเข้ากล้ามเนื้อ 2 ครั้ง แต่ละครั้ง ระยะเวลาห่างกัน 4 สัปดาห์ วัคซีนตัวนี้มี 7 ประเทศ ที่อนุมัติให้ใช้วัคซีนตัวนี้
- แบรนด์ SINOVAC จากจีน ชื่อวัคซีน Coronavac ใช้เทคนิค วัคซีนเชื้อตาย มีประสิทธิภาพของวัคซีน 50.3% ต้องฉีดเข้ากล้ามเนื้อ 2 ครั้ง แต่ละครั้ง ระยะเวลาห่างกัน 2-4 สัปดาห์ ใน วัคซีนตัวนี้ มี 3 ประเทศ ที่อนุมัติให้ใช้
ขณะนี้ ประเทศไทยนำเข้าวัคซีน CoronaVac ของบริษัทซิโนแวค (SinoVac) ประเทศจีน จำนวน 2 ล้านโดส ที่เข้าไทยมาในช่วงเดือนกุมภาพันธ์ และเดือนมีนาคม 2564 และ วัคซีน AZD1222 ของบริษัท AstraZeneca จากอังกฤษ จำนวน 117,600 โดส ที่เข้าไทยในวันที่ 24 กุมภาพันธ์ที่ผ่านมา
ความแตกต่างของวัคซีน Sinovac และ AstraZeneca
แบรนด์ Sinovac และ AstraZeneca ในเรื่องของประสิทธิภาพไม่สามารถเปรียบเทียบกันได้โดยตรง เนื่องจาก ประสิทธิภาพของ Sinovac 50.3% เป็นการวิเคราะห์การป้องกันการติดเชื้อที่แสดงอาการตั้งแต่น้อยมาก ในขณะที่วัคซีนของ AstraZeneca ประสิทธิภาพเฉลี่ย 70.4% (62.1-90.0%) เป็นประสิทธิภาพในการป้องกันโรคแบบมีอาการ แต่วัคซีนจากทั้งสองบริษัท สามารถป้องกันการติดเชื้อทุกรูปแบบ เท่ากันที่ 54.1% และป้องกันอาการรุนแรงหรือเสียชีวิต 100%
กลุ่มไหนที่สามารถฉีดวัคซีน ?
กลุ่มที่สามารถฉีดวัคซีน Sinovac ได้คือกลุ่มอายุ 18-59 ปี และวัคซีน AstraZeneca สำหรับกลุ่มผู้สูงอายุ ตั้งแต่ 60 ปี ขึ้นไป สำหรับผู้มีโรคประจำตัวสามารถฉีดได้ทั้งคู่ ยกเว้นผู้ป่วยโรคเรื้อรัง เช่น โรคหลอดเลือดหัวใจที่เพิ่งรักษาหาย รวมถึง ห้ามผู้ที่แพ้รุนแรง หรือแพ้ส่วนประกอบของวัคซีน ไม่แนะนำให้ฉีด
อ้างอิง :
1. การอภิปรายเรื่องโรคติดเชื้อไวรัสโคโรนา 2019 วัคซีนโควิด-19 และอาการภายหลังการได้รับวัคซีน โดย ศ.พญ.กุลกัญญา โชคไพบูลย์กิจ คณะแพทยศาสตร์ศิริราชพยาบาล (24 ก.พ. 2564) และ The New York Times
2. ศูนย์เฝ้าระวังโควิด-19 https://www.med.cmu.ac.th/covid19/%E0%B8%82%E0%B9%88%E0%B8%B2%E0%B8%A7%E0%B9%80%E0%B8%94%E0%B9%88%E0%B8%99/3455/
3. โรงพยาบาลพระรามเก้า
https://www.praram9.com/covid19-vaccine/
4. biospace.com
5. คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล